La semana pasada, circuló por Chile un curioso bus anaranjado, cubierto de mensajes como «#ConMisHijosNoSeMetan» y «En educación, ¡biología, no ideología de género!», seguido por un grupo de manifestantes gritando consignas contra el proyecto de Ley de Identidad de Género que se está discutiendo en el Congreso Nacional.
Las personas que trajeron el bus se oponen a que se le enseñe a las niñas y niños que «su género no tiene nada que ver con su sexo biológico» y a que puedan decidir si ser «hombres o mujeres según la vivencia interna y cómo se sientan respecto de sí mismos». Según postulan, el género de una persona no podría ser modificado porque estaría determinado por la biología y cualquier postulado que cuestione este supuesto sería en sí una «ideología» (y, por lo tanto, una falsedad).
Si bien en Etilmercurio nos alegra ver que la gente invoque la ciencia para argumentar, nos ha llamado profundamente la atención este razonamiento en particular: ¿es un hecho científicamente comprobado que el sexo en humanos se define únicamente por su dotación cromosómica?
nos alegra ver que la gente invoque la ciencia para argumentar, nos ha llamado profundamente la atención este razonamiento en particular: ¿es un hecho científicamente comprobado que el sexo en humanos se define únicamente por su dotación cromosómica?
Hija, siéntate: vamos a hablar de biología
Darle una connotación binaria al sexo, si bien puede llegar a ser una forma fácil de entender diferencias genéticas entre machos y hembras (aunque no funciona para todos los animales: vea el recuadro), es tremendamente simplista. De hecho, en la biología existe evidencia de que hay un amplio espectro a la hora de definir el sexo. Afirmar que «equis equis y equis ye es la única verdad» no tiene nada de científico. Muy difícilmente la ciencia puede darse el lujo de decir cosas como esa: eso sería muy aventurado (aunque es verdad que la biología siempre triunfa :D ).
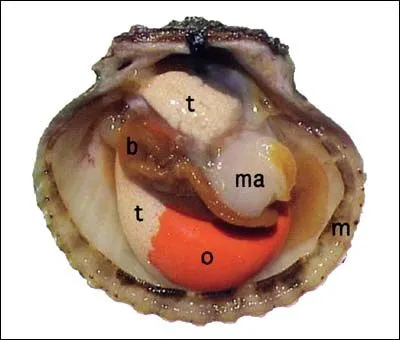
En muchos animales no existen los sexos separados (como en los mamíferos). En este caso, la determinación del sexo es aún más compleja y a veces no es posible establecer una línea divisoria. Piense en un ostión. Eso a quienes algunos llaman «coral» es básicamente una gónada tanto femenina (ovario, «o» en la foto) como masculina (testículo, «t» en la foto). Este tipo de organismos se denominan como hermafroditas secuenciales, lo que quiere decir que son capaces de cambiar de sexo a lo largo de su vida. Los ostiones en particular son hermafroditas secuenciales protándricos, es decir, nacen como machos y luego un gran porcentaje cambia a hembra. Por el contrario, están los hermafroditas protogínicos, que nacen hembras y se vuelven machos a lo largo de su vida reproductiva. Sea cual sea el caso, este tipo de animales nacen con ambos sexos. También hay organismos que son hermafroditas facultativos. Es decir, dependiendo de ciertas condiciones, la gónada funcional es femenina o masculina (incluso en algunos organismos ambas gónadas son funcionales al mismo tiempo). También existen otros ejemplos en crustáceos, insectos e incluso aves como los pinzones cebra, donde hay organismos con características tanto de machos como de hembras. Este tipo de organismos son conocidos como ginandromórficos (algo así como forma de macho y de hembra). Hace algún tiempo la prensa les dio su espacio: puede ver más detalles aquí y aquí.
Paul James, un genetista clínico, visitó en el 2009 a una mujer embarazada de 46 años en su clínica, en el Royal Melbourne Hospital en Australia, luego de escuchar sobre los resultados de un examen llamado amniocentesis. Este examen consiste básicamente en una punción para extraer líquido amniótico, evaluar los cromosomas del bebé y buscar eventuales problemas. Todo estaba bien con el bebé, pero luego de varios exámenes descubrió algo sorprendente sobre su madre: su cuerpo estaba constituido por células de dos individuos. Probablemente se trataba de dos embriones mellizos que se fusionaron en el vientre de su madre (si vieron Dr. House, recordarán que hay un capítulo muy bueno sobre eso, donde un niño alucina con que es abducido por extraterrestres y finalmente se descubre que... OK, sin spoilers).
Pero eso no es lo único. Un conjunto de células llevaba dos cromosomas XX, lo que típicamente se traduce en una hembra en humanos, y otro conjunto de células llevaba cromosomas XY (o «equisyé», como quiera llamarle). Así es como esta madre de casi 50 años, que estaba ad portas de dar a luz a su tercer hijo, descubrió que gran parte de su cuerpo era, cromosómicamente hablando, masculino (1). Algo que en ciencia se llama «quimerismo».
El caso descrito por Paul James y colaboradores es un pequeño ejemplo para ilustrar que definir el sexo es mucho más complicado de lo que se cree. Aprender dos letras no nos convierte en expertos en biología. De hecho, la ciencia está consciente de que en algunas personas sus cromosomas sexuales dicen una cosa, pero sus gónadas (ovarios o testículos) o su anatomía sexual dicen otra. Esto nos plantea una decisión compleja, pues los padres de niños con estas características, conocidas como intersexualidad, se enfrentan a la disyuntiva de si criar a su hijo como niño o como niña (profundizaremos este tema más adelante). Por cierto: esta situación en medicina es conocida como «trastornos del desarrollo sexual» o también como «diferencias del desarrollo sexual» (TDS o DDS, o DSD en inglés). No obstante, consideramos que la connotación negativa que tiene el término «trastorno» lo hace inadecuado para describir una una variación natural de la genitalidad y corporalidad de las personas. De hecho, algunos datos indican que 1 de cada 100 personas tiene algún grado de DDS (2).
Por otra parte, diversas investigaciones (e.g 3, 4, 5, 6, 7, 8, 9, 10) han identificado una gran cantidad de genes involucrados en las principales formas de diferencias del desarrollo sexual y han descubierto incluso pequeñas variaciones de estos genes que tienen efectos sutiles en el sexo anatómico o fisiológico de una persona (Ver más adelante). Es más: estas últimas décadas se han desarrollado nuevas técnicas de secuenciación del ADN. Esto ha permitido revelar que casi todas las personas (sí, CASI TODAS), en diferentes grados, somos un gran mosaico de células genéticamente distintas, algunas con un sexo que podría no coincidir con el resto del cuerpo.
No, la cosa no es tan simple como mencionar un par de cromosomas. Existe una enorme diversidad en hombres y mujeres, y existe un área de superposición donde algunas personas no pueden definirse fácilmente dentro de esta estructura binaria de sexos.
En el caso de los mamíferos, es efectivo que ambos sexos tienden a ser físicamente distintos. O, al menos, resulta relativamente sencillo determinar alguna característica física que separe a ambos sexos. Pero en el estado embrionario, eso no es así.
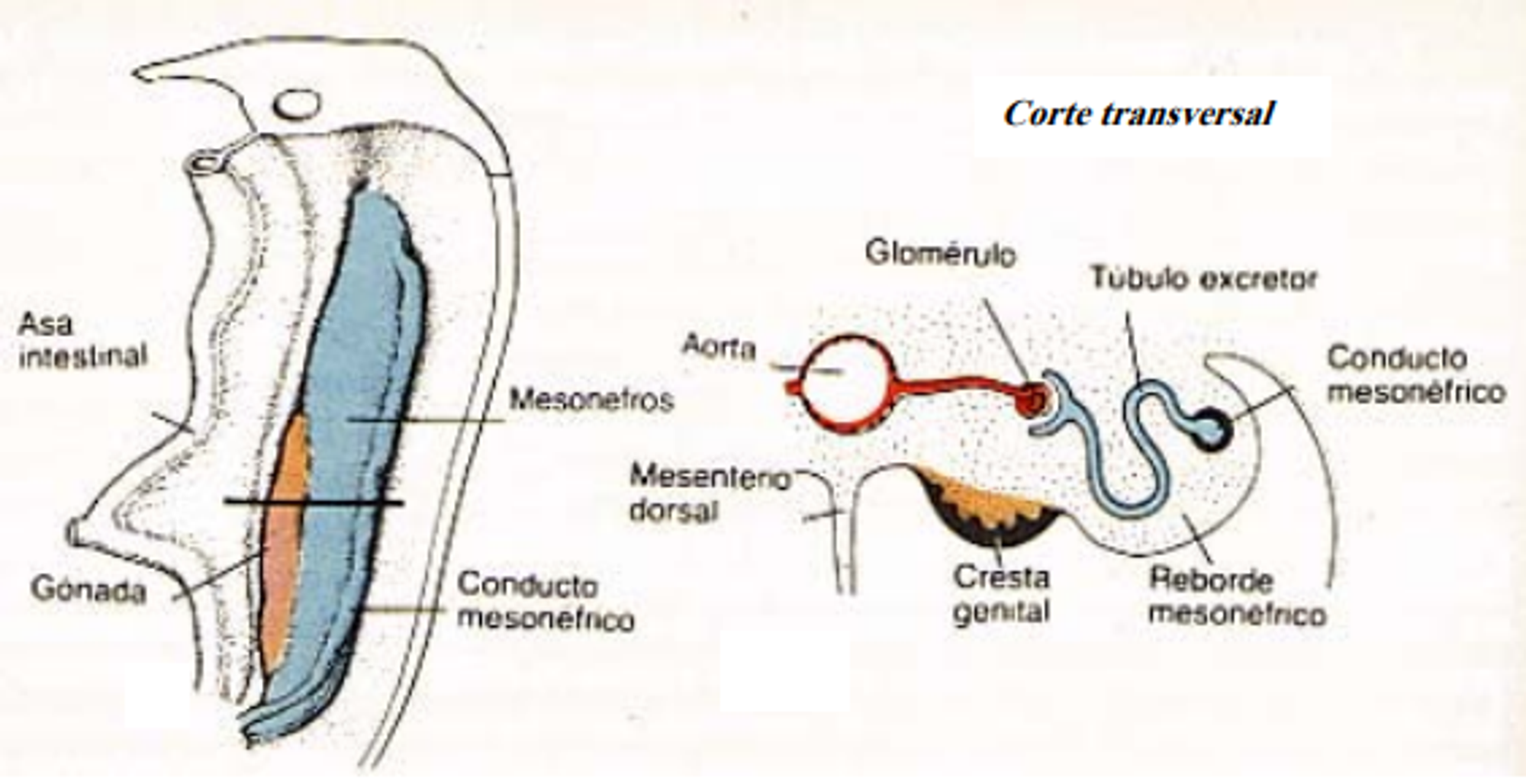
Luego de la quinta semana de gestación, un embrión humano tiene el potencial de formar anatomía tanto femenina como masculina. A un costado de los riñones en desarrollo se forman dos protuberancias conocidas como «crestas gonádicas». Estas emergen junto a dos pares de conductos, uno de los cuales puede formar el útero y las trompas de falopio, y el otro los túbulos genitales masculinos: epidídimo, vaso deferente y vesículas seminales. Luego de la sexta semana, la gónada cambia para convertirse en un ovario o un testículo. Si se desarrolla un testículo, se secreta testosterona, que apoya el desarrollo de conductos masculinos en conjunto con otras hormonas que provocan un encogimiento del útero y las trompas de falopio. Por el contrario, si la gónada se convierte en un ovario se secretan estrógenos, y la falta de testosterona hace que los túbulos masculinos se marchiten.
Es decir, las hormonas sexuales también influyen en el desarrollo de los genitales externos y tienen un rol fundamental durante la pubertad. En esta etapa de desarrollo, las hormonas desencadenan el desarrollo de lo que en biología se conoce como «características sexuales secundarias» (como las mamas, el vello facial o el vello púbico).
Este es el camino básico. Cualquier alteración en alguna etapa de este proceso puede significar cambios dramáticos en el sexo de un individuo. Por ejemplo, existen mutaciones genéticas (no necesariamente malas, en lo absoluto: es simplemente un cambio en un gen que puede traducirse o no en cambios en la proteína que se codifica) que afectan el desarrollo de las gónadas. En personas con cromosomas XY, estas mutaciones inducen al desarrollo de características típicamente femeninas; en personas con cromosomas XX, algunas alteraciones en la señalización hormonal pueden provocar el desarrollo de características masculinas.
Probablemente usted alguna vez leyó que el desarrollo femenino era algo así como nuestra «configuración por defecto» y que el desarrollo masculino se activa por la presencia de un gen en particular en el cromosoma Y. Esto se creyó por muchos años.
Ya en la década de 1990, diversos investigadores lograron descubrir la identidad de este gen (3, 4) al que llamaron SRY. Este único gen es capaz de cambiar la gónada desde un ovario a un testículo. Por ejemplo, individuos XX que llevan fragmentos del cromosoma Y con el gen SRY, se desarrollan como machos. A su vez, individuos XY cuyo SRY no se «activó» por alguna razón se desarrollan como hembras. O sea, siendo muy explícitos: existen mujeres de nacimiento con cromosoma Y. #AhíQuedóTuEquisYé
Adelantémonos a la década del 2000. La idea de que la feminidad era la configuración por defecto fue parcialmente derribada por el descubrimiento de genes que son capaces de promover activamente el desarrollo ovárico y suprimir el desarrollo testicular. Uno de estos genes es el llamado WNT4. Individuos XY con copias adicionales de este gen pueden desarrollar genitales y gónadas atípicas, sumado a un útero y trompas de falopio rudimentarias (11).
En el año 2011, Tomaselli y colaboradores (12) mostraron que si otro gen ovárico clave, el RSPO1, no funciona normalmente, puede hacer que personas XX desarrollen algo denominado como ovotestis. Básicamente, una gónada con áreas tanto de desarrollo ovárico como testicular.
¿Cuál es el punto de esta extensa revisión?
Con el correr de los años, la ciencia ha demostrado una y otra vez que la determinación del sexo es un proceso complejo, en el que la identidad de la gónada emerge de una batalla entre dos redes de actividad genética opuestas. Pequeños cambios en la cantidad o en la actividad de estas moléculas (como el gen WNT4 o el SRY) pueden inclinar la balanza a uno u otro lado, ya sea acercándonos o alejándonos del sexo que aparentemente nos imponen los cromosomas. Dicho de otra forma: es muy posible que en muchas de sus células usted tenga cromosomas que supuestamente deberían ser del sexo opuesto al suyo y eso resultaría imposible deducirlo sólo observando sus órganos sexuales.
La batalla de los sepsos
Parece melodramático llamarle batalla, pero muchos investigadores postulan que una vez que se alcanza un equilibrio en el desarrollo sexual este puede seguir variando. Por ejemplo, se ha descubierto que las gónadas de ratones pueden oscilar entre femeninas y masculinas a lo largo de su vida. Uhlenhaut et al (9) mostraron que al desactivar un gen ovárico llamado FOXl2 en ratones hembras adultas, las células granulosas que apoyan el desarrollo de los ovocitos se transforman en células de Sertoli, que apoyan el desarrollo de espermatozoides. ¡DESACTIVANDO UN SOLO GEN!
Luego, Matson et al (10) lograron hacer justo lo opuesto: inactivando un gen llamado DMRT1 lograron transformar células testiculares adultas en ováricas. Nuevamente: ¡UN SOLO GEN!
Ahora bien, la gónada no es la única fuente de diversidad sexual. Muchas diferencias del desarrollo sexual (DDS) son provocadas por cambios en la maquinaria que responde a señales hormonales y a otras glándulas. Por ejemplo, el Síndrome de Insensibilidad a los Andrógenos (SIA o CAIS por su nombre en inglés: hay otro capítulo de Dr. House donde se ve un caso de SIA... Pero si no quiere spoilers, no visite este vínculo) surge cuando las células de una persona no son capaces de responder a las hormonas sexuales masculinas, generalmente porque los receptores de estas hormonas no funcionan. Las personas con SIA tienen cromosomas Y y testículos internos, pero sus genitales externos son femeninos y se desarrollan como mujeres en la pubertad. Sí, leyó bien: son anatómicamente mujeres, pero XY y con testículos internos.
Este tipo de condiciones cumplen con la definición médica de DDS, en la que el sexo anatómico de un individuo tiene la tendencia a estar «desajustado» del sexo cromosómico o gonadal. No es una condición común: en promedio, se observa aproximadamente en 1 de cada 4.500 personas (13).
Desde la década de 1990 se han identificado más de 25 genes implicados en las DDS y las técnicas de secuenciación de última generación (sí, así se llaman: NGS por su sigla en inglés) han permitido descubrir un amplio espectro de variaciones de todos estos genes. Dichas variaciones pueden producir efectos muy sutiles en los individuos sin llegar a provocar una DDS.
Existe otro tipo de DDS, llamada Hiperplasia Suprarrenal Congénita (HSC), que induce al cuerpo a producir cantidades excesivas de hormonas sexuales masculinas. Personas XX que nacen con esta condición tienden a tener genitales ambiguos: agrandamiento del clítoris y labios vaginales fusionados que asemejan a un escroto. Las mujeres que tienen una deficiencia leve desarrollan una forma distinta de HSC que afecta a 1 de cada 1000 individuos. Esta HSC leve se traduce en cabellos faciales y corporales típicamente masculinos, ciclos menstruales irregulares o problemas de fertilidad, o pueden incluso no tener ningún síntoma evidente.
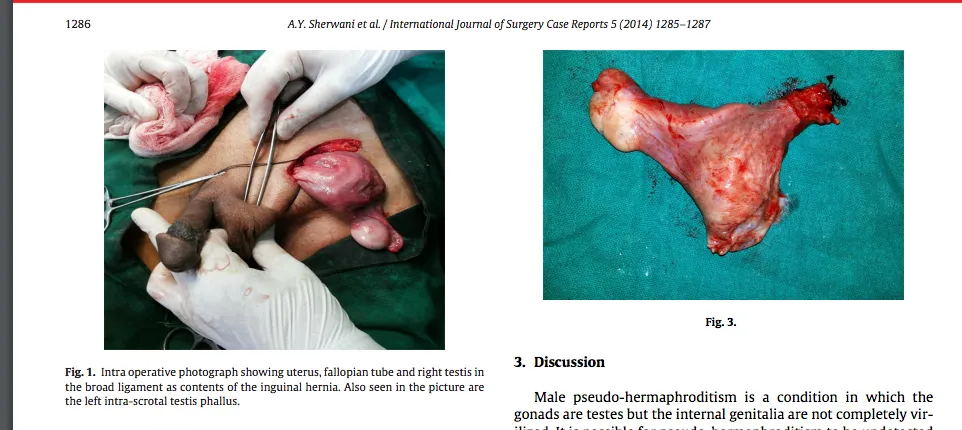
Muchas personas desconocen que presentan este tipo de condiciones hasta que buscan ayuda por problemas de fertilidad, o lo descubren accidentalmente durante otros procedimientos médicos. El año 2014, por ejemplo, cirujanos informaron que al estar operando una hernia en un hombre descubrieron que tenía ovarios (14) y, de hecho, se le practicó una histerectomía. Se trataba de un individuo de 70 años y sin problemas de fertilidad, pues ya había tenido cuatro hijos.
Además de las mencionadas, existen más anomalías asociadas a los cromosomas sexuales, como el síndrome de Turner y otras polisomías de cromosomas sexuales, como el síndrome de Klinefelter (vea el apéndice, no se arrepentirá).
Más allá de Adán y Eva
Ahora que sabemos que la biología ha estado desde hace décadas construyendo una visión mucho más matizada sobre el sexo, como sociedad debemos ponernos al día. Nos queda el pequeño consuelo de que más de medio siglo de activismo de las y los miembros de la comunidad LGBTI+ han logrado reducir -aunque menos de lo que nos gustaría- las actitudes sociales negativas hacia las distintas orientaciones sexuales e identidades de género.
Hay sociedades que han avanzado en la aceptación de hombres y mujeres que cruzan los límites «convencionales» en las elecciones tanto de sus apariencias, carrera y pareja sexual. Pero si se trata de sexo, aún existen tremendas presiones sociales (y legales) para ajustarse al modelo binario regular.
Estas presiones se traducen en que personas nacidas con variaciones en el desarrollo sexual sean a menudo sometidas a cirugías para poder «normalizar» sus genitales. Este tipo de cirugías son controvertidas porque se aplican en bebés que no pueden consentir y conllevan el riesgo de asignar un sexo en desacuerdo tanto con la identidad de género final del niño como de incluso su propio género.
Por ello, los grupos defensores de la intersexualidad han argumentado que tanto médicos como padres deberían esperar a que el niño tenga la edad suficiente para comunicar su identidad de género (algo que típicamente se manifiesta alrededor de los 3 años). Otra opción es esperar a que sea lo suficientemente mayor como para poder decidir si requiere alguna cirugía. Sin embargo, las leyes actuales no permiten esto, exigiendo identificar lo antes posible al recién nacido como «femenino» o «masculino».
Un ejemplo interesante ocurrió en mayo del 2013 en Carolina del Sur, con una demanda iniciada por los padres adoptivos de un niño de iniciales M. C. Este había nacido con una DDS ovotesticular (o sea, tenía genitales ambiguos y gónadas tanto con tejido ovárico como testicular) y cuando tenía 1 año y 4 meses fue sometido a una cirugía para asignarle sexo femenino. A la edad de 8 años, M. C. continuó desarrollando su identidad de género como masculina. Dado que estaba en estado de cuidados al momento del tratamiento, la demanda argumentaba no sólo que la cirugía era una negligencia médica, sino también que el Estado le estaba negando su derecho constitucional, su integridad corporal y su derecho a reproducirse.
La preocupación por estos casos tiene en alerta a médicos y científicos. De hecho, el caso de M. C. incomoda bastante ya que, en general, las y los legisladores tienen mucho que aprender sobre biología del sexo (15). Como la medicina se ve presionada legalmente a realizar cirugías en estos casos, la comunidad científica se está encargando de recopilar la mayor cantidad de datos posibles sobre los efectos de la intervención (tanto en la calidad de vida como en las funciones sexuales del sujeto) para ayudar a que las personas con DDS tomen una mejor decisión.
Los diagnósticos de DDS se han basado en pruebas hormonales, inspecciones anatómicas e imágenes, además de minuciosas pruebas de los genes relacionados con el sexo. Una a la vez: no es algo simple. Sin embargo gracias a los avances tecnológicos ahora somos capaces de mirar varios genes al mismo tiempo, apuntando directamente a un diagnóstico genético y haciendo que el proceso sea sin duda menos estresante para las familias.
Un grupo de investigadores, por ejemplo, está usando como herramienta la secuenciación de todo el exoma (que es la parte del genoma completo de una persona donde están aquellos genes que codifican para proteínas) en personas XY con DDS. Los estudios recientes (16) sugieren que este tipo de técnicas permiten diagnosticar el origen de las DDS en al menos un 35% de los casos (lo que es poco aún, pero es un avance).
En resumen, la biología demuestra año tras año que el sexo es un espectro, que no podemos decir simplemente «XX y XY». Desde las familias, las comunidades educativas, los medios de comunicación y las leyes debemos ser capaces de lidiar con esta situación para poder determinar dónde y cómo trazar esta línea (o cómo borrarla bajo ciertas circunstancias). Sin embargo, iniciativas como el llamado «Bus de la Libertad» no ayudan en esta discusión, ya que su visión simplista choca con la realidad médica, psíquica y biológica de un grupo de personas. Es cierto que se trata de un grupo de personas minoritario, pero eso no justifica estigmatizar, discriminar, realizar intervenciones quirúrgicas sin consentimiento o despojar del derecho a vivir la identidad de género con la que se sienten más cómodas.
We have a dream
En Etilmercurio tenemos la convicción de que el sexo de una persona es irrelevante para su desempeño en todo orden de cosas. No obstante, y como la ley requiere que una persona sea identificada como hombre o mujer, nos preguntamos cuál es el criterio para asignar esta categoría. ¿Debería asignarse el sexo por anatomía, hormonas, células o cromosomas? ¿Qué hacer si se contraponen? ¿Qué hacer si no coinciden? ¿Deberíamos definir categorías adicionales?
Eric Vilain, a quien ya mencionamos, postula que «como no hay un parámetro biológico que se apodere de todos los demás parámetros, la identidad de género pasa a ser el parámetro más razonable»: esa sería la verdadera libertad.
Agradecimientos
Queremos agradecer a Constanza Valdés (@conivaldesc), asesora jurídica de la asociación Organizando Trans Diversidades (OTD Chile), Fernanda Marín Rey (@fenamarinrey), cientista política de la Pontificia Universidad Católica de Chile, y a Francisca Millán, abogada de derechos humanos por darse el tiempo de revisar y comentarnos esta pequeña contribución al debate sobre la variación de la genitalidad y la corporalidad del ser humano.
Referencias
1.
James PA, Rose K, Francis D, Norris F. High-level 46XX/46XY chimerism without clinical effect in a healthy multiparous female. American Journal of Medical Genetics Part A. octubre de 2011;155(10):2484–8.
2.
Arboleda VA, Sandberg DE, Vilain E. DSDs: genetics, underlying pathologies and psychosexual differentiation. Nature Reviews Endocrinology. 5 de agosto de 2014;10(10):603–15.
3.
Sinclair AH, Berta P, Palmer MS, Hawkins JR, Griffiths BL, Smith MJ, et al. A gene from the human sex-determining region encodes a protein with homology to a conserved DNA-binding motif. Nature. julio de 1990;346(6281):240–4.
4.
Berta P, Hawkins JB, Sinclair AH, Taylor A, Griffiths BL, Goodfellow PN, et al. Genetic evidence equating SRY and the testis-determining factor. Nature. noviembre de 1990;348(6300):448–50.
5.
Jordan BK, Mohammed M, Ching ST, Délot E, Chen X-N, Dewing P, et al. Up-Regulation of WNT-4 Signaling and Dosage-Sensitive Sex Reversal in Humans. The American Journal of Human Genetics. mayo de 2001;68(5):1102–9.
6.
Pevny LH, Lovell-Badge R. SOX genes find their feet. Current Opinion in Genetics and Development, 1997, 7:338–344.
7.
Cameron FJ, Sinclair AH. Mutation in the SRY and SOX9: testis-determining genes. Human Mutation, 1997, 9:388–395.
8.
Jäger RJ et al. A human XY female with a frame shift mutation in the candidate testis-determining gene SRY. Nature, 1990, 348:452–454.
9.
Thangaraj K et al. A 47, XXY female. Lancet, 1998, 352:1121.
10.
Tomaselli S, Megiorni F, Lin L, Mazzilli MC, Gerrelli D, Majore S, et al. Human RSPO1/R-spondin1 Is Expressed during Early Ovary Development and Augments β-Catenin Signaling. Lee S, editor. PLoS ONE. 28 de enero de 2011;6(1):e16366.
11.
Uhlenhaut NH, Jakob S, Anlag K, Eisenberger T, Sekido R, Kress J, et al. Somatic Sex Reprogramming of Adult Ovaries to Testes by FOXL2 Ablation. Cell. diciembre de 2009;139(6):1130–42.
12.
Matson CK, Murphy MW, Sarver AL, Griswold MD, Bardwell VJ, Zarkower D. DMRT1 prevents female reprogramming in the postnatal mammalian testis. Nature. 20 de julio de 2011;476(7358):101–4.
13.
Hughes IA. Consensus statement on management of intersex disorders. Archives of Disease in Childhood. 14 de junio de 2005;91(7):554–63.
14.
Sherwani AY, Shah AQ, Wani AM, Bashir AC, Bashir AK, Sofi FA, et al. Hysterectomy in a male? A rare case report. International Journal of Surgery Case Reports. 2014;5(12):1285–7.
15.
Warne GL. Long-Term Outcome of Disorders of Sex Development. Sexual Development. 2008;2(4–5):268–77.
16.
Baxter RM, Arboleda VA, Lee H, Barseghyan H, Adam MP, Fechner PY, et al. Exome Sequencing for the Diagnosis of 46,XY Disorders of Sex Development. The Journal of Clinical Endocrinology & Metabolism. febrero de 2015;100(2):E333–44.
Apéndice 1:
Adicional a las ya mencionadas, hay otras condiciones relacionadas con el sexo cromosómico. En general, se trata de condiciones que han sido descritas desde hace mucho tiempo.
Síndrome de Turner: a este tipo de síndrome se le conoce como «monosomía X (45X)» y ocurre en individuos que tienen un cromosoma X, no tienen cromosoma Y, pero son fenotípicamente hembras. Aunque este tipo de condiciones (45X) son relativamente frecuentes, la esperanza de vida de quien lo padece es de 1:3000 (1). Sólo 1 de 40 zigotos afectados llega al término de su desarrollo (1). Los individuos que logran sobrevivir, tienen patrones anormales de crecimiento, tienen a ser de baja estatura, generalmente carecen de características sexuales secundarias femeninas prominentes y son estériles. En algunos casos, algunos tienen problemas cognitivos.
Hembras XXX: son mujeres con tres cromosomas X (47XXX) que experimentan un normal desarrollo de sus características sexuales y no tienen problemas de fertilidad. Generalmente tienden a ser mucho más altas que el promedio y su estructura corporal tiende a ser delgada. La frecuencia de mujeres con un cromosoma X extra es de aproximadamente 1:1000. Además de las diferencias leves mencionadas, no hay una característica externa típica asociada con estos tres cromosomas X, sin embargo hay evidencia de que podrían tener problemas de aprendizaje (2).
Síndrome de Klinefelter: El síndrome de Klinefelter (46XXY o mosaico XY/XXY) en donde el individuo tiene características masculinas, es una de las anomalías cromosómicas sexuales más comunes (3) y afecta aproximadamente a 1:600 hombres (4). Los hombres con Klinefelter llevan consigo dos o más cromosomas X, lo que implica un desarrollo anormal de los testículos, traduciéndose en hipogonadismo e infertilidad (5). Aquellos individuos afectos a menudo tienden a ser más altos que el promedio y producen cantidades relativamente bajas de testosterona. Como resultado de este desbalance hormonal, estos individuos tienden a experimentar un desarrollo incompleto de sus características secundarias masculinas.
XYY Machos: aquellos hombres que tienen un cromosoma Y adicional son usualmente más altos que el promedio y son propensos al acné debido a que producen más testosterona que lo normal. Estos individuos son típicamente fértiles y muchos no saben que tienen alguna anomalía en sus cromosomas sexuales. La frecuencia de machos que nacen con un cromosoma Y adicional es de aproximadamente 1:1000.
Referencias
1.
Hook EB, Warburton D. The distribution of chromosomal genotypes associated with Turner’s syndrome: livebirth prevalence rates and evidence for diminished fetal mortality and severity in genotypes associated with structural X abnormalities or mosaicism. Human Genetics, 1983, 64:24–27.
2.
Lauritsen JG. The cytogenetics of spontaneous abortion. Research in Reproduction, 1982, 14:3–4.
3.
Klinefelter HF, Reifenstein EC, Albright F. Syndrome characterized by gynaecomastia, aspermtogenesis without a-Leydigism, and increased excretion of follicle stimulating hormone. Journal of Clinical Endocrinology, 1942, 2:615-627.
4.
Nielsen J, Wohlert M. Sex chromosome abnormalities found among 34, 910 newborn children: results from a 13-year incidence study in Arhus, Denmark. Birth Defects Original Article Series. 1990, 26:209–223.
5.
Bojesen A et al. Increased mortality in Klinefelter syndrome. Journal of Clinical Endocrinology and Metabolism, 1994, 89(8):3830–3834.
Apéndice 2
El espectro sexual
Un macho típico tiene sus cromosomas XY y una hembra típica XX. Pero debido a la diversidad genética o a eventos azarosos, algunas personas no pueden ser catalogadas en estas dos categorías. Algunas de estas personas son clasificadas de acuerdo a algún tipo de diferencia del desarrollo sexual (DDS), en donde los cromosomas sexuales no se ajustan a su anatomía sexual. A continuación, una tabla con el completo espectro sexual humano (Ainsworth 2015):